Diagnostica e cura delle malattie della retina
La retina è il tessuto neurologico dell’occhio ed è la sede della formazione della vista. Ogni patologia che interessi la retina può esitare in una grave perdita della vista. La retinopatia diabetica è, ad esempio, la prima causa di cecità legale in Italia; la retinopatia pigmentosa è un’importante causa di ipovisione nei giovani. Il distacco di retina è una delle emergenze oculistiche.
Il Dr. Marco Lombardo ed il suo staff offrono consulenza nella diagnostica e nel trattamento delle malattie della retina. Presso il nostro Centro vengono eseguiti i principali esami per un corretto inquadramento diagnostico del paziente e la scelta della terapia più appropriata.
Retinopatia diabetica
Il diabete mellito consiste in un’anomalia del metabolismo del glucosio nel sangue che si manifesta con un’elevata glicemia (valori superiori a 140 mg/dl).
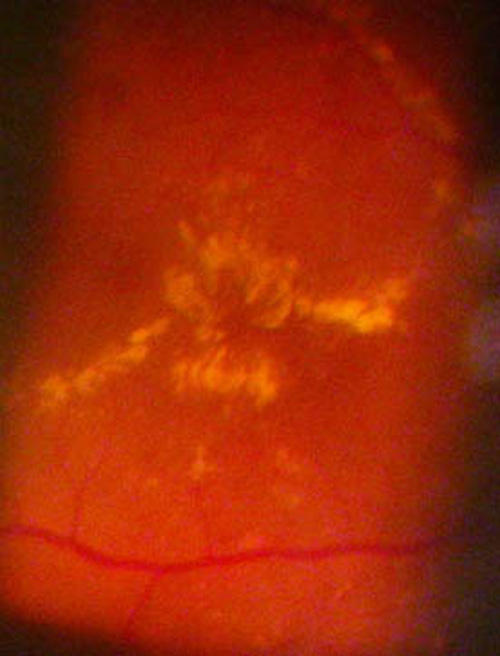
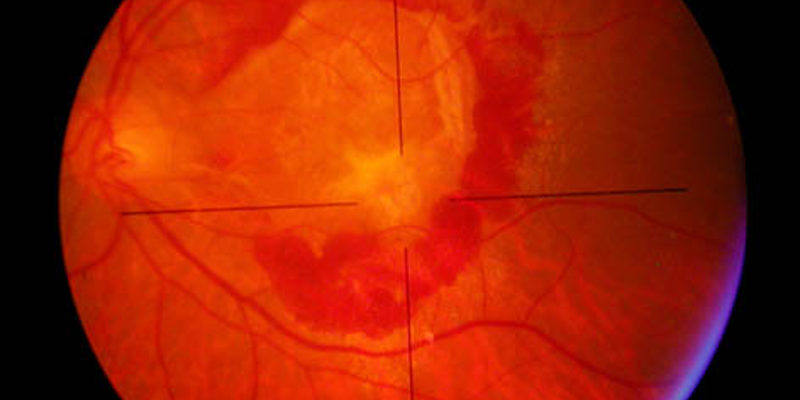
Edema maculare diabetico
Controllare la glicemia e sottoporsi a visite specialistiche periodiche è la migliore cura per prevenire le complicanze gravi della retinopatia diabetica.
La retinopatia diabetica è oggi la più frequente causa di cecità nei paesi occidentali; nonostante ciò, la prevalenza di questa grave patologia della retina sta ulteriormente aumentando.
- Diagnosi e terapia della retinopatia diabetica
Negli stadi iniziali la retinopatia diabetica è di solito asintomatica. Se la malattia retinica peggiora, l’acuità visiva può essere compromessa dall’edema maculare o da episodi di emorragia vitreale. Queste complicanze richiedono un pronto intervento dell’oculista. Una visita oculistica approfondita con esame OCT della retina ed, eventualmente, l’angiografia a fluorescenza (FAG) sono gli strumenti diagnostici più appropriati per l’esatta valutazione della retinopatia diabetica e per le indicazioni al trattamento laser o chirurgico.
Il trattamento laser dell’edema maculare diabetico può consentire anche un miglioramento dell’acuità visiva. Quando la retinopatia si avvicina allo stadio ad alto rischio di retinopatia proliferante è di importanza cruciale prendere in considerazione il trattamento laser con fotocoagulazione panretinica. Lo scopo della terapia laser panretinica è di ridurre il rischio di complicanze gravi, come l’emovitreo (emorragia del vitreo) ed il distacco di retina.
Distacco di retina
Il distacco di retina consiste nella separazione della retina dall’epitelio pigmentato retinico. Quando la retina si distacca dalla parete interna dell’occhio vi è una perdita delle capacità visive, tanto più grave quanto più centrale è il distacco. Esistono 3 tipi di distacco di retina: il distacco regmatogeno, il distacco trazionale ed il distacco essudativo.
- Distacco di retina regmatogeno
E’ il tipo di distacco di retina più frequente, ed è causato da una o più rotture della retina.I sintomi premonitori, non sempre però avvertibili, sono la visione di flash luminosi e di corpi mobili. La prevenzione del distacco di retina è importantissima, soprattutto negli occhi miopi e si basa su visite periodiche, al fine di prevenire il distacco mediante un trattamento laser della retina. - Distacco di retina trazionale
La causa più comune del distacco di retina trazionale è la retinopatia diabetica proliferante. - Distacco di retina essudativo
Le cause del distacco di retina essudativo (con raccolta di liquido sotto la retina) possono essere varie ed includono i tumori intraoculari (melanoma della coroide, metastasi), malattie infiammatorie (corioretiniti), anomalie congenite ( malattia di Coats). In tali casi, per una accurata diagnosi, si impone, oltre ad un attento esame oculistico, anche una ecografia oculare ed una fluorangiografia retinica. - Chirurgia del distacco di retina
Il trattamento del distacco di retina, qualsiasi ne sia la causa, è chirurgico. Esistono varie procedure, tra le quali il cerchiaggio sclerale e la vitrectomia. ll cerchiaggio sclerale è ancora oggi la terapia chirurgica più utilizzata in caso di distacco regmatogeno. La vitrectomia rappresenta la prima scelta chirurgica in caso di distacco trazionale o emorragie intravitreali.
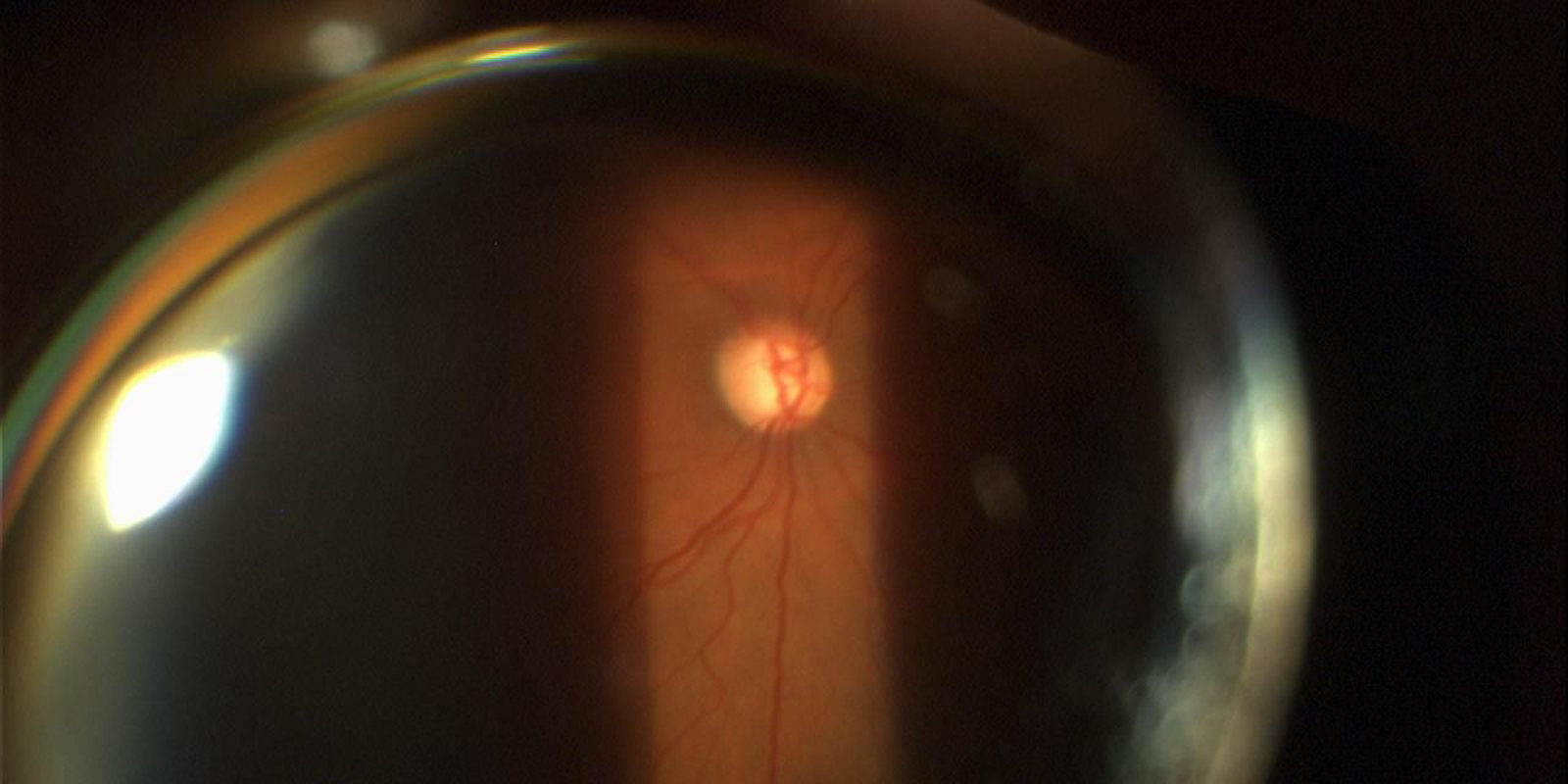
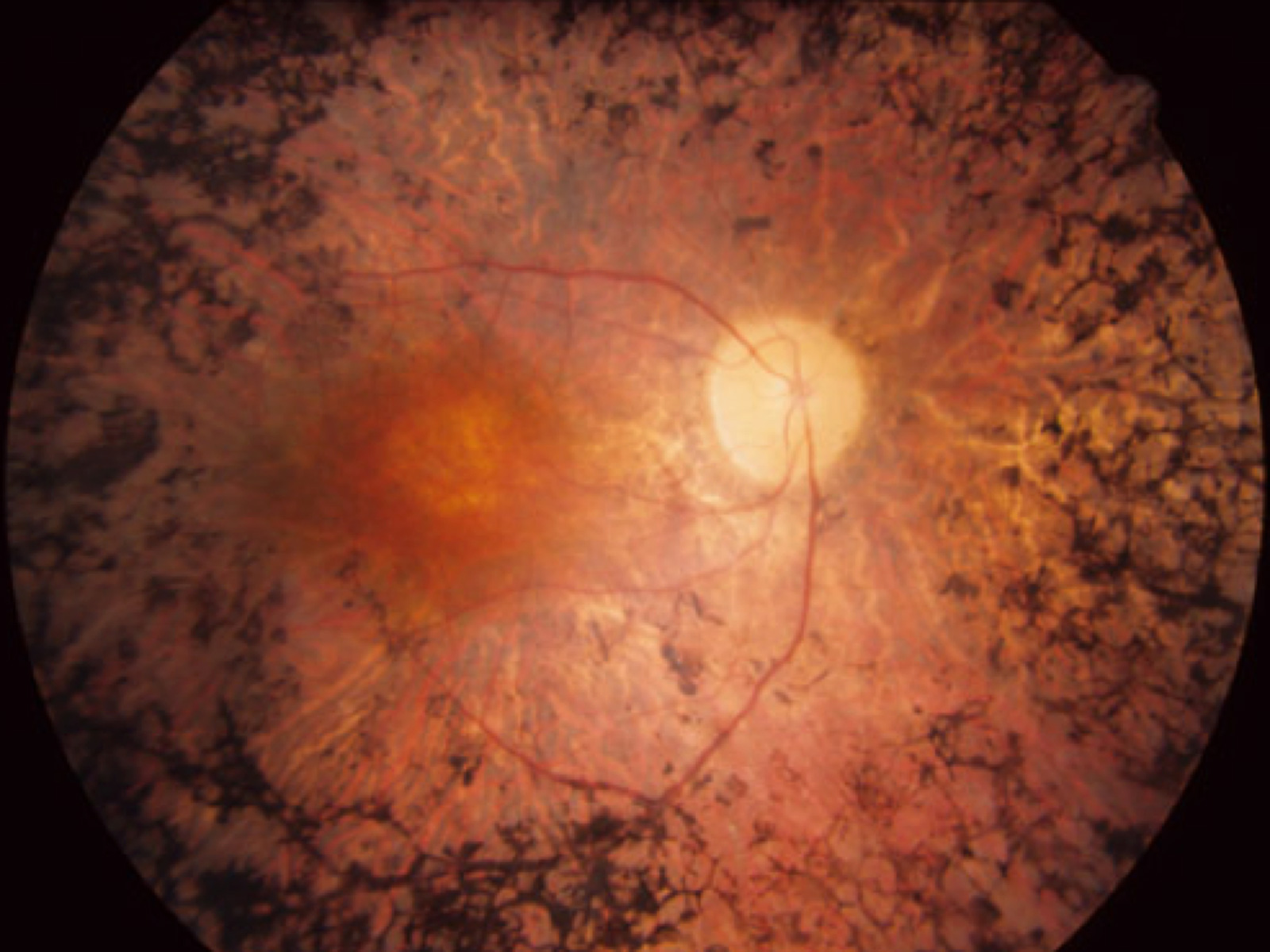
Retinopatia pigmentosa
Il termine retinopatia pigmentosa racchiude un ampio gruppo di degenerazioni retiniche ereditarie (di tipo genetico) in cui sono colpiti i fotorecettori retinici e l’epitelio pigmentato retinico.
Esistono varie classificazioni della malattia; ad oggi, la più frequentemente usata è basata sulla popolazione retinica primariamente coinvolta dalla degenerazione, da cui nascono i termini, di Rod-cone dystrophy e Cone-rod dystrophy.
La maggior parte dei pazienti non presenta alcuna familiarità apparente di retinopatia pigmentosa. L’età d’insorgenza dei sintomi è varia e, molto spesso, associata al tipo di trasmissione genetica.
- Diagnosi di retinopatia pigmentosa
La retinopatia pigmentosa è fra le principali cause di invalidità visiva nell’età giovane-adulta nel mondo occidentale. Nelle forme tipiche di retinopatia pigmentosa (rod-cone dystrophy), il sintomo iniziale è l’emeralopia, ossia la riduzione della funzione visiva in ambienti poco illuminati; la riduzione dell’acuità visiva è variabile. Più drammatica è la condizione dei pazienti affetti da cone-rod dystrophy, in cui la riduzione della vista è spesso il primo sintomo. A questo si aggiunge il precoce disturbo della visione dei colori. La diagnosi di retinopatia pigmentosa è stabilita quando sono presenti le seguenti condizioni:- coinvolgimento bilaterale;
- perdita della visione periferica;
- disfunzione dei fotorecettori evidenziata agli esami elettrofisiologici (ERG);
- progressiva perdita della funzione dei fotorecettori.

Retinopatia Pigmentosa
Una volta eseguito un rigoroso esame oftalmologico è necessario eseguire una serie di esami strumentali per il monitoraggio della patologia, quali ERG, campo visivo, test dei colori (test di Farnsworth-Munsell) e tomografia a coerenza ottica (OCT) della retina.
- Terapia della retinopatia pigmentosa
Non esistono attualmente terapie in grado di rigenerare le aree retiniche atrofiche né per arrestare la progressione della malattia. I pazienti, oggi, possono trarre giovamento dall’impiego di ausili ottici (lenti polarizzate, sistemi telescopici, gruppi ottici grandangolari). L’integrazione della dieta con carotenoidi (luteina, vitamina A) cianosidi, acidi grassi omega-3, curcumina può migliorare le condizioni metaboliche della retina ma non vi sono evidenze che il loro uso possa arrestare la progressione della malattia. La terapia genica, il trapianto di cellule retiniche e l’impianto di protesi retiniche rappresentano il prossimo, sicuro, futuro per la cura della retinopatia pigmentosa.